Vad är sömnstörningar?
Sömnstörningar är medicinska tillstånd som stör en persons förmåga att uppnå regelbunden, vilsam sömn. Dessa störningar kan yttra sig som svårigheter att somna, att hålla sig sovande eller att vakna för tidigt och inte kunna somna om. Personer som upplever ihållande sömnproblem lider ofta av överdriven trötthet under dagen, irritabilitet, minskad koncentration och nedsatt daglig funktion.
Enligt National Heart, Lung, and Blood Institute påverkar sömnstörningar uppskattningsvis 50 till 70 miljoner vuxna i USA, med tillstånd som varierar i svårighetsgrad från tillfälliga störningar till kroniska, livsomvälvande sjukdomar som insomnia och obstruktiv sömnapné. Du kan läsa mer om detta på deras officiella sida: NHLBI - Sleep Deprivation and Deficiency.
Sömn spelar en avgörande roll för att stödja kroppens fysiska hälsa och mentala välbefinnande. Under återhämtande sömn sker viktiga processer som minneskonsolidering, vävnadsreparation och förstärkning av immunsystemet. Kronisk sömnstörning kan försämra dessa funktioner och öka risken för hälsoproblem som fetma, hjärt-kärlsjukdomar, diabetes och depression.
Varför är det viktigt att förstå sömnstörningar?
Att förstå sömnstörningar är avgörande av flera skäl, eftersom obehandlade sömnproblem kan ha en djupgående påverkan på både fysisk och mental hälsa. Dålig sömnkvalitet påverkar inte bara insomningen utan även sömnens varaktighet och djup. Som ett resultat kan det leda till trötthet under dagen, ökad dåsighet och allvarligare tillstånd som högt blodtryck, diabetes och hjärtsjukdomar. Studier publicerade av National Institutes of Health (NIH) visar att kronisk sömnbrist är kopplad till utvecklingen av olika hjärt-kärlproblem och metabola störningar. För vidare läsning kan du kolla NIH:s officiella guide om sömn och hjärthälsa.
Dessutom gör förståelsen av sömnstörningar det möjligt för individer att känna igen när deras sömnstörningar inte bara är tillfälliga problem utan symtom på underliggande tillstånd som kräver professionell behandling. Enligt American Academy of Sleep Medicine (AASM) bör tillstånd som insomnia, sömnapné och narkolepsi diagnostiseras och behandlas snabbt för att förebygga långsiktiga hälsokomplikationer. Mer information om vikten av att diagnostisera och behandla dessa störningar finns i deras resurs om sömnstörningar och behandling.
För föräldrar är det särskilt viktigt att förstå sömnstörningar hos barn. Tillstånd som sömngång, nattskräck och rastlösa ben kan störa sömnen, men kan också leda till fysiska skador eller känslomässig stress för både barnet och dess familj. Tidig insats och behandling kan minska dessa risker och förbättra både barnets sömnkvalitet och allmänna välbefinnande.

Typer av sömnstörningar
Sömnstörningar påverkar miljontals människor världen över och har en djupgående inverkan på fysisk hälsa, kognitiv funktion och livskvalitet. Enligt Centers for Disease Control and Prevention (CDC) lider cirka 50-70 miljoner vuxna i USA av kroniska sömn- eller vakenhetsstörningar. Dessa störningar varierar från svårigheter att somna till allvarliga andningsuppehåll under sömnen, vilket leder till ökad risk för hjärt-kärlsjukdomar, metabola störningar och psykiska hälsotillstånd. Nedan följer en omfattande översikt över de vanligaste sömnstörningarna, med detaljerade vetenskapliga insikter och prevalensdata.
Insomnia
Insomnia är den vanligaste sömnstörningen och drabbar uppskattningsvis 10-30 % av vuxna globalt. Den kännetecknas av svårigheter att somna eller att bibehålla sömnen, eller att uppleva icke-återhämtande sömn, trots tillräcklig möjlighet att sova. Kronisk insomnia, definierad som symtom som varar mer än tre månader, drabbar cirka 10-15 % av den vuxna befolkningen. Insomnia ökar risken för depression och ångest avsevärt, med studier som visar en 2- till 5-faldig ökad risk att utveckla dessa störningar hos individer som lider av ihållande insomnia. Dessutom försämrar insomnia-relaterad trötthet den kognitiva prestationen, vilket minskar uppmärksamhet, minne och exekutiva funktioner. Störningen kan utlösas av stress, livsstilsfaktorer eller samsjukliga medicinska tillstånd som kronisk smärta eller hjärt-kärlsjukdom. Kognitiv beteendeterapi för insomnia (CBT-I) är fortfarande förstahandsbehandlingen med evidensstöd, med svarsfrekvenser över 70 %, och överträffar ofta farmakologiska behandlingar på lång sikt.
Sömnapné
Sömnapné, särskilt Obstruktiv sömnapné (OSA), drabbar ungefär 9-38 % av den vuxna befolkningen, med högre förekomst hos män och överviktiga individer. OSA innebär upprepade episoder av partiell eller fullständig övre luftvägsobstruktion under sömn, vilket leder till intermittent hypoxi och sömnfragmentering. Det uppskattas att nästan 80 % av måttliga till svåra OSA-fall förblir odiagnostiserade. Symtom inkluderar högljudd snarkning, observerad apné, flämtande under sömn och överdriven sömnighet på dagtid. OSA är starkt kopplat till högt blodtryck, förmaksflimmer, stroke och insulinresistens. Sleep Heart Health Study visade en 2- till 3-faldig ökad risk för kardiovaskulära händelser hos individer med svår OSA. Kontinuerligt positivt luftvägstryck (CPAP) är standardbehandling och har visat sig minska kardiovaskulär sjuklighet genom att förbättra syresättningen och minska aktivering av det sympatiska nervsystemet.
Narkolepsi
Narkolepsi är en sällsynt men försvagande neurologisk sjukdom som kännetecknas av överdriven sömnighet på dagtid och drabbar cirka 0,02-0,05 % av befolkningen. Den visar sig vanligtvis i tonåren eller tidig vuxenålder. Patienter upplever plötsliga, oemotståndliga sömnattacker och ofta kataplexi, en plötslig förlust av muskeltonus utlösts av starka känslor, vilket förekommer i upp till 70 % av fallen. Narkolepsi beror på förlust av hypotalamusneuroner som producerar hypocretin (orexin), en neuropeptid som är avgörande för att upprätthålla vakenhet. Denna förlust leder till dysreglering av REM-sömn, vilket orsakar symtom som sömnparalys och hypnagogiska hallucinationer. Diagnos bekräftas med polysomnografi och Multiple Sleep Latency Test (MSLT). Även om sjukdomen inte kan botas, förbättrar farmakologisk behandling som modafinil och natriumoxibat vakenhet och livskvalitet.
Restless Leg Syndrome (RLS)
Restless leg syndrome drabbar cirka 5-10 % av vuxna i USA och Europa, med högre förekomst hos kvinnor och äldre vuxna. RLS kännetecknas av en okontrollerbar lust att röra på benen, ofta åtföljd av obehagliga känslor som beskrivs som krypande, stickande eller brännande. Dessa symtom förvärras främst under vila eller på natten, vilket leder till förlängd insomningstid och fragmenterad sömn. Patofysiologin är kopplad till dysfunktion i det dopaminerga systemet och hjärnans järnmetabolism. RLS förekommer ofta tillsammans med periodisk benrörelsestörning (PLMD), som drabbar upp till 80 % av RLS-patienterna. Behandling inkluderar dopaminagonister och järntillskott där brist påvisas. Om obehandlad försämrar RLS avsevärt livskvaliteten och är kopplat till ökad kardiovaskulär risk.
REM-sömn-beteendestörning (RBD)
REM-sömn-beteendestörning är en parasomni som kännetecknas av förlust av normal muskelatoni under REM-sömn, vilket gör att individer fysiskt agerar ut livliga drömmar. RBD drabbar cirka 0,5 % av allmänheten, med ökad förekomst med åldern, särskilt efter 60 år. Det är starkt kopplat till neurodegenerativa sjukdomar som Parkinsons sjukdom och Lewy body-demens; longitudinella studier visar att över 80 % av idiopatiska RBD-patienter utvecklar parkinsonism inom 10-15 år. Klinisk bild inkluderar våldsamma rörelser som kan leda till skador. Diagnos bekräftas med polysomnografi som visar REM-sömn utan atoni. Tidig diagnos är avgörande eftersom RBD fungerar som en prodromal markör för synukleinopatier, vilket möjliggör närmare neurologisk övervakning.
Cirkadiska rytmrubbningar
Cirkadiska rytmrubbningar uppstår när den interna biologiska klockan är ur synk med miljömässiga signaler, vilket leder till störd sömntiming. Försenad sömnfasstörning (DSPD) är den vanligaste undergruppen och drabbar upp till 7-16 % av ungdomar och unga vuxna, kännetecknad av svårigheter att somna förrän mycket sent på natten. Förskjuten sömnfasstörning (ASPD) är mindre vanlig och drabbar vanligtvis äldre vuxna som somnar och vaknar tidigare än önskat. Skiftarbetessyndrom drabbar cirka 10-40 % av skiftarbetare och resulterar i sömnlöshet och överdriven sömnighet. Dessa störningar påverkar melatoninutsöndring och kroppstemperaturens rytmer, vilket försämrar återhämtande sömn och ökar risken för metabola syndrom och humörstörningar.
Sömngång (Somnambulism)
Sömngång är ett komplext motoriskt beteende som uppstår under långsamvågig icke-REM-sömn och drabbar 1-15 % av barn och 1-4 % av vuxna. Episoderna varierar från att sitta upp i sängen till att gå omkring och utföra rutinuppgifter, ofta utan minne av händelsen. Sömngång har en stark genetisk komponent med ökad förekomst i familjer. Det utlöses av sömnbrist, stress och vissa mediciner. Även om det mestadels är ofarligt kan det leda till skador eller farligt beteende. Behandlingen fokuserar på säkerhetsåtgärder och att hantera utlösande faktorer; läkemedelsbehandling krävs sällan.
Sömnparalys
Sömnparalys är en övergående oförmåga att röra sig eller tala under övergången mellan vakenhet och sömn, vilket drabbar upp till 8 % av allmänheten. Det åtföljs ofta av livliga hallucinationer och en känsla av tryck över bröstet. Sömnparalys är kopplat till sömnbrist, oregelbundna sömnscheman och narkolepsi. Även om det vanligtvis är ofarligt kan återkommande episoder orsaka betydande ångest.
Hypersomnia
Hypersomnia kännetecknas av överdriven sömnighet under dagen trots tillräcklig eller förlängd nattsömn. Det drabbar cirka 5 % av befolkningen och kan bero på tillstånd som idiopatisk hypersomni, sömnapné och depression. Diagnos ställs via polysomnografi och Multiple Sleep Latency Test. Obehandlad hypersomnia försämrar kognitiv funktion, humör och dagligt fungerande.
Parasomnier
Parasomnier omfattar onormala beteenden under sömnen, inklusive nattliga skräckupplevelser, sömngång och bruxism. Nattliga skräckupplevelser förekommer mest hos barn och innebär plötsliga uppvaknanden med intensiv rädsla och autonom aktivering. Bruxism drabbar cirka 8–31 % av befolkningen och kan orsaka betydande tandförslitning och smärta. Parasomnier stör ofta sömnens kontinuitet och kan kräva beteende- eller läkemedelsbehandling.
Bruxism (tandgnissling)
Bruxism är en repetitiv käkmuskelaktivitet som kännetecknas av att man gnisslar eller pressar tänderna under sömnen. Förekomsten uppskattas till 8–31 % hos vuxna. Det är kopplat till stress, ångest och sömnstörningar såsom OSA. Obehandlad bruxism kan orsaka käkledsdysfunktion och tandsskador. Behandling inkluderar bettskenor, stressreducering och behandling av underliggande störningar.
Nattliga skräckupplevelser
Nattliga skräckupplevelser drabbar upp till 6 % av barn och mindre än 1 % av vuxna. Dessa episoder inträffar under djup icke-REM-sömn och innebär plötsligt uppvaknande med intensiv rädsla, skrik och autonoma symtom. Till skillnad från mardrömmar minns individer vanligtvis inte nattliga skräckupplevelser. De är oftast godartade men kan vara plågsamma och störa sömnen.
Hypnic Jerks
Hypnic jerks är plötsliga, ofrivilliga muskelryckningar som inträffar vid insomnandet och upplevs av upp till 70 % av människor. De är vanligtvis ofarliga men kan orsaka korta uppvaknanden och frustration vid insomnandet.
Sömnbaserad ätstörning (SRED)
Sömnbaserad ätstörning innebär episoder av tvångsmässigt ätande under delvisa uppvaknanden från sömnen, ofta med nedsatt medvetenhet. Förekomsten är sällsynt men ökar hos individer med andra sömnstörningar såsom RLS och parasomnier. Det medför risker för viktökning och metabola störningar.
Periodic Limb Movement Disorder (PLMD)
Periodic limb movement disorder kännetecknas av repetitiva, ofrivilliga rörelser i extremiteterna under sömn och påverkar 4-11 % av vuxna. Dessa rörelser orsakar sömnfragmentering och dagtrötthet, ofta i kombination med RLS.
Nocturia
Nocturia är behovet att vakna under natten för att urinera, vilket påverkar över 50 % av vuxna över 60 år. Det leder till störd sömn och ökad risk för fall, depression och försämrad livskvalitet. Orsaker inkluderar blåsdysfunktion, diabetes och hjärtsjukdom.
Orsaker till sömnstörningar
Sömnstörningar uppstår från en komplex samverkan mellan genetiska, miljömässiga, livsstils- och medicinska faktorer. Att förstå dessa orsaker kan underlätta tidig diagnos, riktad behandling och effektiva förebyggande strategier.
Genetik
Genetisk predisposition spelar en betydande roll i många sömnstörningar. Till exempel uppvisar narkolepsi familjär klustring, där förstagradssläktingar har en risk på 1-2 % jämfört med 0,02-0,05 % i den allmänna befolkningen. Specifika genetiska markörer, såsom HLA-DQB1*06:02-allelen, är starkt kopplade till narkolepsi och antyder immunologisk dysfunktion. På liknande sätt uppvisar rastlösa ben-syndromet (RLS) ett ärftligt mönster, där genomomfattande associationsstudier identifierat flera riskloci som påverkar dopaminvägar och järnmetabolism. Cirka 40-60 % av individer med RLS rapporterar en familjehistoria, vilket tyder på en stark genetisk påverkan. Att känna igen dessa genetiska faktorer gör det möjligt för kliniker att identifiera riskindivider och överväga tidiga insatser.
Miljöfaktorer
Externa miljöpåverkande faktorer påverkar sömnkvaliteten avsevärt och kan utlösa eller förvärra sömnstörningar. Vanliga miljöstörningar inkluderar bullerföroreningar, ljusexponering och termisk obehag. Kronisk exponering för nattligt buller över 55 decibel är kopplat till ökad uppvakning och minskad djupsömn. Ljusemission, särskilt exponering för blått ljus från skärmar, hämmar melatoninutsöndringen, ett hormon som är avgörande för att reglera dygnsrytmen. Studier visar att även låga nivåer av artificiellt ljus på natten kan fördröja insomningen med upp till 90 minuter. Dessutom påverkar en obekväm sovmiljö – på grund av faktorer som olämplig rumstemperatur eller en icke-stödjande madrass – sömnarkitekturen negativt. Att tillämpa god sömnhygien, såsom att minimera buller och ljus samt optimera sovrummets förhållanden, har visat sig minska sömnstörningar.
Livsstilsval
Livsstilsfaktorer är bland de mest påverkbara bidragsgivarna till sömnstörningar. Oregelbundna sömnscheman, vanliga hos skiftarbetare och personer med hög social jetlag, stör dygnssynkroniseringen och leder till tillstånd som skiftarbetessyndrom. Överdriven konsumtion av koffein (mer än 400 mg dagligen) fördröjer insomning och minskar total sömntid genom att blockera adenosinreceptorer. Kronisk stress höjer kortisolnivåerna, vilket hämmar melatoninproduktionen och försvårar förmågan att somna. Fysisk inaktivitet och dålig kost påverkar också sömnkvaliteten negativt; däremot förbättrar regelbunden motion insomningstid och sömneffektivitet. En metaanalys av 66 studier bekräftade att måttlig aerob träning minskar symtomen på kronisk sömnlöshet med 47 %, vilket understryker livsstilsförändringar som ett kraftfullt terapeutiskt verktyg.
Medicinska tillstånd
Många medicinska tillstånd ökar risken eller svårighetsgraden av sömnstörningar. OSA:s intermittenta hypoxi förvärrar hypertoni och ökar kardiovaskulär sjuklighet. Neurologiska sjukdomar som Parkinsons sjukdom och multipel skleros stör sömnregleringscentra, vilket leder till sömnlöshet, REM-sömnbeteendestörning och överdriven sömnighet på dagtid. Dessutom är kroniska smärttillstånd, gastroesofageal refluxsjukdom (GERD) och psykiatriska sjukdomar som depression och ångest ofta förknippade med dålig sömn. Hantering av underliggande medicinska tillstånd är ofta avgörande för att förbättra sömnkvaliteten och minska samsjukliga sömnstörningar.
Ljusterapi för sömnstörningar
Hur ljusterapi fungerar
Ljusterapi är en vetenskapligt erkänd behandling som spelar en avgörande roll för att hantera störningar i dygnsrytmen och förbättra sömnkvaliteten. Denna terapi innebär exponering för starkt ljus vid specifika tider på dagen, vanligtvis under morgontimmarna, för att hjälpa till att återställa kroppens inre klocka, känd som dygnsrytmen. Denna rytm reglerar sömn-vakencykler, kroppstemperatur, hormonfrisättning och andra fysiologiska processer över en 24-timmarsperiod. Störningar i dygnsrytmen kan leda till sömnstörningar, vilket bidrar till tillstånd som sömnlöshet, vinterdepression, jetlag och skiftarbetessömnsyndrom. För en djupgående förklaring, se hur ljusterapi fungerar.
Ljuseffekten på vår dygnsrytm stöds av årtionden av forskning. Studier har visat att exponering för starkt ljus på morgonen hjälper till att synkronisera den biologiska klockan, särskilt hos personer som lider av dygnsrytmstörningar. En studie från 2018 visade att ljusexponering på morgonen förbättrade insomning och den övergripande sömnkvaliteten avsevärt för personer med försenad sömnfasstörning (en typ av dygnsrytmstörning) med upp till 60 %.
Dessutom påverkar ljusterapi också melatoninproduktionen, ett hormon som hjälper till att reglera sömn och vakenhet. När man utsätts för starkt ljus, särskilt på morgonen, undertrycks melatoninproduktionen, vilket signalerar kroppen att vara alert. Motsatt ökar melatoninnivåerna vid minskad ljusexponering på kvällen, vilket förbereder kroppen för sömn. Denna balansgång mellan ljusexponering och melatoninutsöndring utgör grunden för ljusterapins effektivitet. För mer om ljusets effekter på hormoner, se denna artikel.
Fördelar med ljusterapi
Den främsta fördelen med ljusterapi ligger i dess förmåga att reglera melatoninproduktionen och anpassa dygnsrytmen efter yttre miljösignaler. Forskning har konsekvent visat att ljusterapi kan förbättra insomning, sömnlängd och den övergripande sömnkvaliteten avsevärt. Det är särskilt effektivt för personer vars inre kroppsklocka är ur synk, såsom skiftarbetare, frekventa resenärer eller personer som upplever säsongsbundna humörsvängningar. Läs mer om ljusterapi för sömn.
En klinisk studie som genomfördes 2007 av National Institute of Mental Health visade att ljusterapi minskade symtomen på Seasonal Affective Disorder (SAD), som påverkar cirka 5 % av USA:s befolkning årligen, särskilt under vintermånaderna när dagsljuset är kortare. Studien visade att exponering för starkt ljus i 30 till 45 minuter varje morgon kunde lindra depressiva symtom kopplade till SAD med 50-60 %. På samma sätt drar skiftarbetare – vars arbetstider ofta krockar med deras naturliga dygnsrytm – nytta av ljusterapi, eftersom det hjälper till att återställa deras sömn-vakencykel till en mer naturlig rytm, vilket minskar risken för sömnstörningar och förbättrar den allmänna hälsan. Du kan läsa mer i night working light therapy guide.
Dessutom har ljusterapi visat sig vara en effektiv behandling för jetlag, ett tillstånd som ofta upplevs av personer som reser över flera tidszoner. En studie från 2016 publicerad i "Journal of Clinical Sleep Medicine" visade att ljusexponering anpassad till destinationens lokala tidszon signifikant minskade jetlagsymtom, förbättrade sömnkvaliteten och vakenheten under dagen inom några dagar efter resan. Lär dig hur ljus hjälper mot jetlagsymtom.
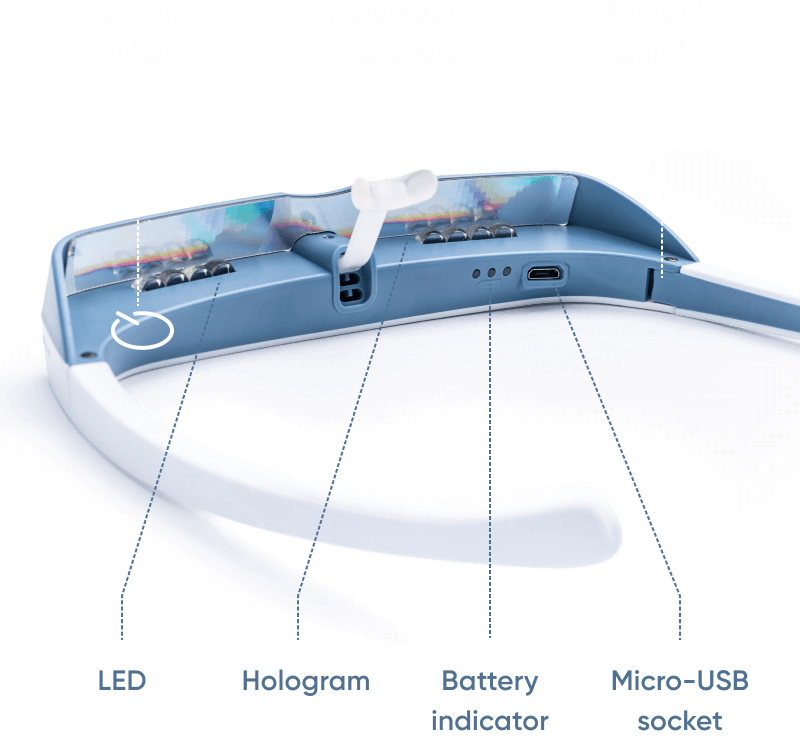
Luminette och dess roll i ljusterapi
En av de innovativa enheterna som är utformade för att leverera ljusterapi på ett bekvämt och effektivt sätt är Luminette 3. Luminette är en portabel, bärbar ljusterapienhet som ger riktad exponering för starkt, högkvalitativt ljus. Till skillnad från traditionella ljusterapilådor, som ofta kräver att användare sitter framför en stationär enhet under längre perioder, erbjuder Luminette en mer flexibel och användarvänlig metod. Dess bärbara design gör att användare kan fortsätta med sina dagliga aktiviteter samtidigt som de får fördelarna av ljusterapi, vilket gör den idealisk för personer med hektiska scheman.
Luminette har visat sig vara särskilt effektiv för personer med störningar i dygnsrytmen, såsom skiftarbetssömnsyndrom och försenad sömnfas. Enheten bygger på principerna för ljusterapi och är utformad för att ge den optimala våglängden av ljus som behövs för att påverka dygnsrytmen. Den avger blåberikat vitt ljus med en intensitet på 10 000 lux, den rekommenderade nivån för effektiv behandling av störningar i dygnsrytmen. Viss forskning visar att exponering för blått ljus under morgontimmarna kan förbättra insomning, sömnkvalitet och vakenhet under dagen genom att öka melatoninsuppressionen och reglera sömn-vakencykeln. Du kan utforska mer i Luminette jämfört med andra märken eller lär dig om vetenskapen bakom fördelar med blått ljus-terapi.
Dessutom är Luminette användarvänlig och bekväm. Dess kompakta storlek och enkelhet gör den till ett föredraget val för personer som söker en portabel lösning för att hantera sina sömnstörningar. Eftersom den inte kräver en stationär installation kan användare utföra olika uppgifter, såsom att läsa, arbeta eller pendla, samtidigt som de drar nytta av den terapeutiska ljusexponeringen. Denna nivå av bekvämlighet är avgörande för personer med krävande arbetsscheman eller de som reser ofta och behöver justera sin inre klocka snabbt. Lär dig hur du får bästa resultat med tips för användning av ljusterapi.
Behandlingsalternativ för sömnstörningar
Kognitiv beteendeterapi för insomnia (CBT-I)
Kognitiv beteendeterapi för insomnia (CBT-I) är en av de mest välundersökta och effektiva behandlingarna för kronisk insomnia. Till skillnad från medicinbaserade behandlingar riktar sig CBT-I mot de grundläggande orsakerna till insomnia genom att fokusera på de psykologiska och beteendemässiga faktorer som bidrar till sömnstörningar. Denna terapi bygger på premissen att negativa tankar och ohälsosamma sömnvanor kan upprätthålla sömnproblem, vilket skapar en ond cirkel av dålig sömn och ökad oro för sömnen. Genom att bryta denna cirkel hjälper CBT-I individer att utveckla hälsosammare sömnmönster och uppnå långvariga förbättringar i sin sömnkvalitet.
CBT-I innefattar flera komponenter, inklusive kognitiv omstrukturering, sömnbesparing och stimulus kontroll. Kognitiv omstrukturering hjälper individer att identifiera och utmana negativa tankar och föreställningar om sömn, såsom rädslan för att inte få tillräckligt med sömn och därmed prestera dåligt nästa dag. Genom sömnbesparing begränsas tiden i sängen gradvis för att matcha den faktiska sömntiden, vilket hjälper individer att konsolidera sin sömn och minska tiden de ligger vakna. Stimulus kontroll innebär att ändra beteenden som är förknippade med vakenhet, såsom att undvika att använda sängen för aktiviteter som att titta på TV eller använda elektroniska enheter.
Forskning har visat att CBT-I kan avsevärt minska insomningstid (tiden det tar att somna), öka sömeffektivitet och förbättra sömnkvaliteten hos personer med kronisk insomnia. En metaanalys publicerad 2015 i American Journal of Psychiatry visade att CBT-I var mycket effektivt för att behandla insomnia, med cirka 70-80 % av individerna som upplevde betydande förbättringar i sina sömnmönster. Dessutom tenderar effekterna av CBT-I att vara långvariga efter att terapin avslutats, vilket gör det till ett av de mest hållbara behandlingsalternativen för insomnia. Mer information om CBT-I finns på Mayo Clinic.
Mediciner
Medan beteendeterapier som CBT-I ofta är första behandlingslinjen för sömnstörningar, kan pharmacotherapy också vara en viktig del av en omfattande behandlingsplan. Mediciner kan användas när andra insatser inte varit effektiva eller när sömnstörningar orsakas av underliggande tillstånd som ångest, depression eller obstructive sleep apnea. Mediciner kan inkludera sömnmedel, sömnhjälpmedel och antidepressiva, bland andra, och används vanligtvis för korttidsbehandling av sömnproblem.
Sömnmedel fungerar genom att förstärka effekterna av neurotransmittorn gamma-aminosmörsyra (GABA), som hämmar hjärnaktivitet och främjar avslappning. Dessa mediciner är effektiva för att hjälpa personer att somna lättare, men de medför risker för tolerans, beroende och biverkningar som minnesproblem och dåsighet under dagen.
För personer med kronisk insomnia relaterad till ångest eller depression kan antidepressants förskrivas. Vissa typer av antidepressiva har lugnande egenskaper som kan hjälpa till att förbättra sömnen.
Melatonin receptor agonists efterliknar effekten av melatonin, ett hormon som hjälper till att reglera sömn-vakna cykeln. Dessa mediciner är särskilt användbara för personer med circadian rhythm disorders, såsom försenad sömnfasstörning, eftersom de hjälper till att återställa kroppens inre klocka. Mer om mediciner för sömnstörningar kan utforskas på Sleep Foundation's sleep hygiene page.
Livsstilsförändringar
Livsstilsförändringar är ofta det första och mest avgörande steget för att hantera sömnstörningar. Att förbättra sleep hygiene—vanorna och rutinerna som främjar konsekvent, vilsam sömn—är nyckeln till att återställa kroppens naturliga sömn-vakna cykel. Dessa förändringar kan enkelt genomföras och kan avsevärt förbättra sömnkvaliteten över tid.
En av de viktigaste aspekterna av sömnhygien är att upprätthålla ett konsekvent sömnschema. Att gå och lägga sig och vakna vid samma tid varje dag, även på helgerna, hjälper till att reglera kroppens circadian rhythms, vilket gör det lättare att somna och vakna naturligt. Oregelbundna sömnmönster, som att vara uppe sent eller sova länge på helgerna, kan störa den inre klockan och bidra till sömnbrist och trötthet under dagen.
Att skapa en bekväm sovmiljö är en annan viktig faktor för att förbättra sömnkvaliteten. Detta inkluderar att se till att sovrummet är svalt, tyst och mörkt, eftersom dessa förhållanden främjar återhämtande sömn. Användning av mörkläggningsgardiner eller sovmasker kan blockera omgivande ljus, medan öronproppar eller vit brus-maskiner kan hjälpa till att maskera störande ljud. Det är också viktigt att välja en bekväm madrass och kudde som stödjer en vilsam nattsömn.
Att undvika stimulanser som koffein, nikotin och alkohol före sänggåendet är en annan viktig livsstilsförändring. Dessa ämnen kan störa kroppens förmåga att somna och förbli sovande. Koffein, till exempel, har en halveringstid på cirka 5-6 timmar, vilket innebär att konsumtion sent på eftermiddagen eller kvällen kan störa sömnen flera timmar efter intag. På samma sätt kan alkohol, även om det initialt är lugnande, leda till fragmenterad sömn och frekventa uppvaknanden under natten.
Utöver dessa praktiska förändringar kan stresshantering genom avslappningstekniker också förbättra sömnhygienen. Praktiker som djupandning, progressiv muskelavslappning och meditation kan hjälpa till att lugna sinnet och förbereda kroppen för sömn. Att införa regelbunden fysisk aktivitet i den dagliga rutinen—helst tidigare på dagen—kan också bidra till bättre sömn, eftersom träning har visat sig förbättra både insomning och sömnkvalitet. Mer information om hur träning gynnar sömnen finns i Sleep Foundation's artikel om träning och sömn.
Ljusterapi
För personer med cirkadiska rytmrubbningar är ljusterapi ett av de mest effektiva verktygen för att reglera sömnen och förbättra sömnkvaliteten. Cirkadiska rytmrubbningar uppstår när kroppens inre klocka är ur synk med yttre miljösignaler, såsom sömn-vakencykeln. Tillstånd som försenad sömnfas eller skiftarbetssömnproblem och vinterdepression är vanliga exempel på cirkadiska rytmrubbningar som kan leda till betydande sömnstörningar.
Ljusterapi fungerar genom att utsätta individen för starkt ljus vid specifika tider på dagen, vanligtvis på morgonen, för att hjälpa till att återställa kroppens inre klocka. Det mest effektiva ljuset för detta ändamål är starkt, vitt ljus med en intensitet på cirka 10 000 lux, vilket är ungefär 20 gånger starkare än typisk inomhusbelysning. Ljus exponering på morgonen, när kroppens naturliga cirkadiska rytm är mest känslig för ljus, hjälper till att förskjuta sömn-vakencykeln, vilket gör det lättare att somna vid önskad läggdags och vakna på morgonen.
För personer som arbetar skift eller lider av jetlag kan ljusbehandling vara särskilt fördelaktigt. En studie publicerad 2002 i American Journal of Physiology visade att ljusbehandling var effektiv för att minska symptomen på jetlag, där deltagarna rapporterade förbättrad sömnkvalitet och dagtidsvakenhet efter bara några dagars ljusexponering. För skiftarbetare kan ljusbehandling hjälpa till att justera kroppens inre klocka för att anpassa sig till deras arbetsschema, vilket minskar de negativa effekterna av oregelbundna sömnmönster.
Enheter som Luminette, en bärbar ljusbehandlingsenhet, gör det möjligt för individer att få ljusbehandling medan de utför sina dagliga aktiviteter. Detta kan vara särskilt bekvämt för personer som kanske inte har tid att sitta framför en stationär ljuslåda under de rekommenderade 30-45 minuterna varje dag. Luminette avger starkt, riktat ljus som kan användas under aktiviteter som läsning, pendling eller arbete, vilket ger en praktisk lösning för dem med ett hektiskt liv.
Förebyggande åtgärder för sömnstörningar
Att skapa en sömnvänlig miljö
En sömnvänlig miljö är en av de viktigaste förebyggande åtgärderna för att säkerställa återhämtande sömn och allmänt välbefinnande. Miljön där du sover påverkar i hög grad kvaliteten och varaktigheten av din vila. Forskning har visat att personer som skapar en optimal sömnmiljö tenderar att uppleva djupare sömn och vakna upp mer utvilade och alerta.
Det första steget för att skapa en sömnvänlig miljö är att säkerställa att ditt sovrum är mörkt. Ljusexponering under natten kan störa kroppens dygnsrytm och hämma produktionen av melatonin, ett hormon som reglerar sömn-vakencykeln. Även små mängder ljus, såsom från gatlyktor eller elektroniska enheter, kan störa sömnen. Enligt en studie publicerad i Sleep Health (2015) kan ljusexponering på natten, även från artificiella källor, fördröja insomningen och minska sömnkvaliteten. För att minimera ljusexponering, överväg att använda mörkläggningsgardiner, sovmasker eller att släcka onödiga lampor innan du går och lägger dig.
Buller är en annan faktor som kan störa insomningen och förhindra en vilsam natts sömn. Även låga nivåer av buller, såsom en tickande klocka eller trafik utanför, kan avbryta djupa sömnstadier. En studie utförd av American Sleep Association 2014 visade att kronisk exponering för miljöbuller, särskilt på natten, är kopplat till dålig sömnkvalitet och ökade stressnivåer. För att minska detta, överväg att använda öronproppar, en vit brus-maskin eller en fläkt för att blockera bakgrundsljud.
Temperaturen i ditt sovrum spelar också en viktig roll för att främja återhämtande sömn. Kroppens kärntemperatur sjunker naturligt under sömnen, vilket signalerar att det är dags att vila. Ett svalare rum (mellan 15°C och 20°C) främjar denna sänkning av kroppstemperaturen och underlättar en mer bekväm sömn. En studie publicerad i Journal of Sleep Research 2009 bekräftade att svalare temperaturer förbättrar sömneffektiviteten och minskar nattliga uppvaknanden.
Dessutom är det avgörande för en sömnvänlig miljö att ta bort distraktioner som elektroniska enheter från sovrummet. Det blå ljuset som avges från smartphones, surfplattor och laptops har visat sig hämma melatoninproduktionen och fördröja insomningen. Enligt en studie från Harvard Medical School 2012 kan det blå ljuset från skärmar störa sömnen om det används för nära läggdags. För att minimera påverkan, överväg att hålla elektronik utanför sovrummet eller använda inställningar som minskar exponeringen för blått ljus på kvällen.
Att upprätthålla ett regelbundet sömnschema
Ett av de mest effektiva sätten att förebygga sömnstörningar är att upprätthålla ett regelbundet sömnschema. Kroppens inre klocka, även kallad dygnsrytm, fungerar bäst när den är i samklang med yttre miljösignaler som ljus och mörker. Att gå till sängs och vakna vid samma tid varje dag, även på helger, kan hjälpa till att reglera sömn-vakencykeln och förbättra den totala sömnkvaliteten.
Ett konsekvent sömnschema säkerställer att kroppen får rätt mängd sömn vid rätt tidpunkter, vilket främjar naturlig melatoninproduktion och optimerar sömneffektiviteten. När sömn-vakencykeln störs—till exempel genom oregelbundna sömnmönster eller inkonsekventa läggtider—kan det orsaka sömnsvårigheter och bidra till utvecklingen av sömnstörningar som insomnia. En studie från 2014 publicerad i Sleep Medicine Reviews fann att oregelbundna sömnscheman var kopplade till sämre sömnkvalitet och ökad trötthet under dagen.
Även små variationer i din sömnrytm, som att vara uppe sent på helgerna, kan leda till sömnbrist och negativt påverka din förmåga att somna under veckan. Detta fenomen kallas ofta för "social jetlag" och kan störa både din inre klocka och sömnmönster. En studie utförd av Sleep Research Society 2017 visade att även en timmes variation i sömnschema per natt kan leda till betydande störningar i sömnkvalitet och dagsform.
För att upprätthålla ett konsekvent sömnschema, försök att gå till sängs och vakna vid samma tid varje dag, även på helger. Det kan ta lite tid att anpassa kroppen till en ny rutin, men med tiden kommer kroppen att anpassa sig och du kommer att finna det lättare att somna och vakna naturligt. Om du behöver justera ditt schema, försök att flytta din sovtid med 15 till 30 minuter varje dag tills du når din önskade läggtid.
Minska stress
Kronisk stress är en av de mest betydande bidragsgivarna till sömnstörningar. När kroppen är under stress aktiveras det sympatiska nervsystemet, vilket leder till en ökning av produktionen av stresshormoner som kortisol. Höga nivåer av kortisol, särskilt på kvällen, kan störa kroppens förmåga att slappna av och påbörja sömn. Enligt en studie från 2013 publicerad i Psychosomatic Medicine är förhöjda kortisolnivåer kopplade till dålig sömnkvalitet och svårigheter att somna.
Avslappningstekniker är några av de mest effektiva sätten att minska stress och förbättra sömnen. Aktiviteter som djupandning, meditation och yoga hjälper till att aktivera det parasympatiska nervsystemet, vilket motverkar effekterna av stress och främjar avslappning. En studie från 2016 i Journal of Clinical Psychology visade att djupandningsövningar signifikant minskade ångest och förbättrade insomning för personer med kronisk sömnlöshet.
Att införliva avslappningstekniker i din kvällsrutin kan också hjälpa till att signalera till kroppen att det är dags att varva ner. Övningar som progressiv muskelavslappning, som innebär att spänna och slappna av olika muskelgrupper, kan hjälpa till att minska fysisk spänning och underlätta övergången till sömn. En studie från 2011 publicerad i Journal of Sleep Research visade att progressiv muskelavslappning förbättrade både sömnkvalitet och insomning för personer som led av ångestrelaterade sömnstörningar.
Yoga, särskilt milda former som Hatha yoga, har också visat sig ha en positiv effekt på sömnen. En studie från 2013 publicerad i Alternative Therapies in Health and Medicine visade att personer som regelbundet utövade yoga rapporterade förbättrad sömnkvalitet, minskad trötthet under dagen och minskade symtom på sömnlöshet. Yoga kombinerar fysiska positioner, andningsövningar och meditation för att främja både fysisk och mental avslappning, vilket gör det till ett utmärkt verktyg för att minska stress innan sänggåendet.
Att skapa en lugnande kvällsrutin som inkluderar dessa avslappningstekniker kan ytterligare stödja hälsosamma sömnmönster. Att etablera en konsekvent, lugnande rutin före sömn hjälper till att signalera till kroppen att det är dags att gå från dagens aktiviteter till vilsam sömn. En studie från 2019 publicerad i Sleep Health visade att personer som ägnade sig åt lugnande aktiviteter som att läsa eller lyssna på lugn musik innan sänggåendet hade bättre sömnkvalitet jämfört med de som tillbringade sina kvällar med stimulerande aktiviteter som att titta på TV eller arbeta vid en dator.
Ytterligare förebyggande åtgärder
Utöver ovanstående strategier finns flera andra förebyggande åtgärder som kan hjälpa till att förbättra sömnkvaliteten och förebygga sömnproblem:
-
Begränsa stimulantia: Undvik att konsumera koffein, nikotin eller alkohol under timmarna före sänggåendet eftersom dessa ämnen kan störa din förmåga att somna.
-
Träna regelbundet: Regelbunden fysisk aktivitet kan hjälpa till att främja bättre sömn, men försök undvika intensiv träning nära sänggåendet eftersom det kan öka adrenalinhalten och göra det svårare att somna.
-
Ät en balanserad kost: Vissa livsmedel, som de med högt innehåll av tryptofan (finns i kalkon, nötter och mejeriprodukter), kan främja produktionen av serotonin och melatonin, vilket hjälper till att reglera sömnen.
Sammanfattningsvis är förebyggande åtgärder som att skapa en sömnvänlig miljö, hålla en konsekvent sömnrutin och minska stress avgörande för att förbättra sömnkvaliteten och förebygga sömnproblem. Genom att ta ett proaktivt grepp om sömnhygienen kan individer minska risken för att utveckla kroniska sömnproblem och njuta av mer återhämtande sömn, vilket leder till bättre hälsa och välbefinnande.
Vanliga frågor
Vilka är de vanligaste sömnproblemen?
Några av de vanligaste sömnproblemen inkluderar insomnia, sleep apnea, narcolepsy, restless leg syndrome och circadian rhythm disorders.
Hur hjälper ljusbehandling vid sömnproblem?
Ljusbehandling hjälper till att reglera kroppens circadian rhythms, förbättrar sömnkvaliteten och gör det lättare att somna och vakna vid lämpliga tider.
Vilken roll har Luminette i ljusbehandling?
Luminette är en bärbar enhet som ger ljusbehandling för att hjälpa till att återställa kroppens inre klocka och förbättra sömnkvaliteten. Den är särskilt användbar för personer med circadian rhythm disorders.
Kan sömnproblem botas permanent?
Medan vissa sömnproblem kan hanteras effektivt med behandling, kan många kräva kontinuerlig hantering. Livsstilsförändringar, terapi och medicinering kan hjälpa till att förbättra sömnkvaliteten.
Hur vet jag om jag har en sömnstörning?
Om du har svårt att somna, att sova hela natten eller upplever överdriven trötthet under dagen kan du ha en sömnstörning. En vårdpersonal kan hjälpa till att ställa diagnos och rekommendera behandlingsalternativ.
Finns det naturläkemedel för sömnproblem utöver ljusbehandling?
Ja, naturläkemedel för sömnproblem kan inkludera metoder som avslappningstekniker, vissa kosttillskott som melatonin och förbättrad sömnhygien.